Im Jahr 2020, so eine aktuelle Schätzung, wird sich der weltweite Markt für Hard- und Software im Gesundheitswesen von gut 60 Milliarden US-Dollar (2013) auf über 230 Milliarden Dollar vervielfacht haben. Im Rahmen dieser Entwicklung hat in Deutschland das Bundesministerium für Gesundheit 2015 das sogenannte E-Health-Gesetz aufgelegt, das der digitalen Vernetzung den Weg bereiten soll. An erster Stelle der Veränderungen im Gesundheitssystem stehen die Strukturen und die Organisation. „Die Digitalisierung bietet die Möglichkeit, durch besseren Zugang zu Informationen maßgebliche Prozessoptimierungen in Krankenhäusern anzustoßen und letztlich Abläufe zu beschleunigen“, so Prof. Dr. Hanns-Peter Knaebel, Vorstandsvorsitzender des Medizintechnikunternehmens Aesculap AG.
„Wenn innerhalb der Patientenbehandlung sämtliche Labordaten, Ergebnisse der bildgebenden Diagnostik sowie Informationen zur Krankengeschichte auf Knopfdruck vorliegen, hilft das auch, Therapieentscheidungen sicherer zu machen“, erläutert sein Kollege Prof. Dr. Moritz Wente. Als einer der führenden Hersteller von Medizintechnik, unter anderem von Präzisionsinstrumenten und Implantaten, beschäftigt die Aesculap AG mit Sitz im baden-württembergischen Tuttlingen weltweit rund 11 500 Mitarbeiter. Das Unternehmen gehört zum Konzern B. Braun Melsungen AG mit mehr als 54 000 Mitarbeitern.
Moderne Verfahren sind teuer
Die Professoren Knaebel und Wente kennen auch die praktische Tätigkeit am Operationstisch. Beide waren lange Jahre als Chirurgen an der Universitätsklinik Heidelberg tätig. Aus wirtschaftlicher Sicht wissen die Manager: Die Optimierung von Behandlungspfaden, schlanke und effiziente Prozesse sowie Flexibilität in Bezug auf sich verändernde Therapieformen und Indikationen sind Schlüsselfaktoren, um dem zunehmenden Kostendruck in Krankenhäusern entgegenzutreten. Aber: „Die Behandlung mit modernsten Verfahren wird nicht an allen Krankenhausstandorten finanzierbar sein“, urteilt Moritz Wente, Chief Medical Officer und Leiter der Abteilung Medizinische Wissenschaft. Deshalb seien neuartige Konzepte innerhalb von regionalen Verbünden sowie krankenhausübergreifende Abstimmungen notwendig.
Neben wirtschaftlichen Vorteilen sei auch eine deutliche Verbesserung der Qualität medizinischer Leistungen zu erwarten, so Wente: „Moderne Technologien können potenzielle Fehlerquellen in der Medizin aufdecken und bestimmte Bereiche sicherer machen. 3-D-Darstellungen und hochauflösende Bildgebungsverfahren, die weit über die gängige Magnetresonanztomografie hinausgehen, werden in der operativen Medizin eine noch größere Genauigkeit der chirurgischen Technik erlauben. In der Intensivmedizin sollen zukünftig Fehlbehandlungen und Überdosierungen von Medikamenten durch computerunterstützte Verfahren reduziert werden.Darüber hinaus stelle „die Zusammenführung und Analyse großer Datenmengen eine enorme Chance für die medizinische Forschung dar“, sagt Wente. „Krankheitsverläufe können so besser evaluiert und zuverlässigere Prognosen für den individuellen Einzelfall erstellt werden.“
Ergänzend bieten Technologien wie etwa Smartwatches mit spezifischen Applikationen die Möglichkeit, gesundheitsrelevante Daten präventiv oder während einer Therapie kontinuierlich zu erfassen und zu übertragen. „In der Tat drängen die großen Unternehmen der Informationstechnologie wie Google auf den Gesundheitsmarkt“, erklärt Knaebel. „Sie nutzen hierbei den Zugang über den sogenannten Consumer Health Market, der durch geringe regulatorische Anforderungen geprägt ist. Erstaunlicherweise öffnen die Anwender sich gegenüber diesen Konzernen sehr weit, ohne jegliche Angst vor einen Missbrauch der Daten.“
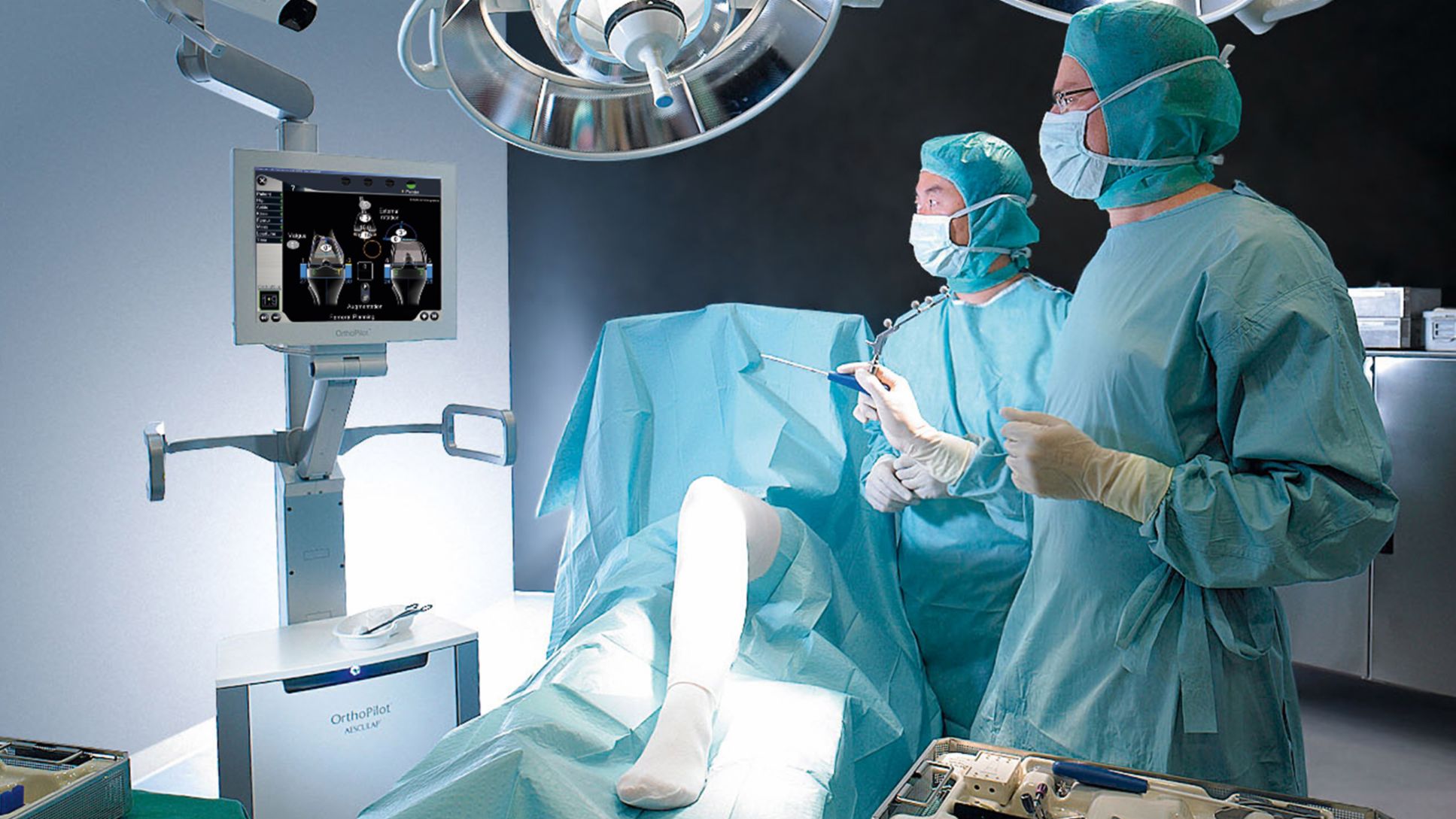
Roboter im OP-Saal
Ihre Grenze finde die künstliche Intelligenz, wenn es um Therapien und Eingriffe gehe: „Die ärztliche Entscheidung bleibt weiterhin einem Wesen mit natürlicher Intelligenz, Intuition und ausgeprägter klinischer Erfahrung vorbehalten“, so Knaebel. „Somit werden Computer Ärzte zukünftig exzellent unterstützen können, aber keinesfalls ersetzen.“ Diese Assistenz hat verschiedene Formen. In der Medizin werde es zukünftig hauptsächlich darum gehen, Krankheiten noch früher zu erkennen und noch weniger invasiv zu behandeln.
Der molekularen Diagnostik, also dem genetischen Profil der Erkrankung und des Patienten, ordnet der Chirurg dabei eine entscheidende Rolle zu: „Die Medizintechnik wird die Arbeit von Ärzten sowohl diagnostisch wie auch therapeutisch unterstützen, wobei ein immer geringer werdender Eingriff in den menschlichen Körper im Vordergrund stehen wird“, so Knaebel weiter. So hat die Robotik längst Einzug in den modernen Operationssaal gehalten. Insbesondere in der minimalinvasiven Chirurgie – also bei Operationen, die in der „Schlüssellochtechnik“ mit kleinen Zugängen in die Körperhöhlen erfolgen – setzen die Ärzte künstliche Assistenten ein. „Dreidimensionale Bildgebung und sehr präzise bewegliche Instrumente werden in Zukunft ein ermüdungsfreieres, genaueres Arbeiten ermöglichen“, prophezeit Moritz Wente.
Im therapeutischen Bereich werde zunehmend auch auf additive Verfahren gesetzt, den sogenannten 3-D-Druck. „Wir haben bereits orthopädische Prothesen in Sondergrößen im additiven Verfahren hergestellt, beispielsweise ein künstliches Kniegelenk für einen Basketballspieler mit einer Körpergröße von 2,21 Metern“, erzählt Professor Knaebel. Bis zum Organ auf Bestellung aus dem Drucker sei es jedoch noch ein weiter Weg: „Die Verfahren des sogenannten Tissue Engineering, also der künstlichen Konstruktion von biologischem Gewebe, entwickeln sich zwar laufend weiter, die regulatorischen Anforderungen sind aber auch sehr hoch.“
Die Möglichkeiten moderner Diagnose- und Therapiemethoden sind noch lange nicht ausgereizt. Allerdings sei noch offen, welche Verfahren eine Gesellschaft bereit sei zu finanzieren, so die Experten. „Es wird zu ethisch-moralischen Diskussionen kommen“, sagt Wente. Ein Konflikt zwischen individuellen Wünschen und vorhandenen Ressourcen in Gesundheitssystemen scheine vorprogrammiert.
Porsche Consulting GmbH
Die Porsche Consulting GmbH, Bietigheim-Bissingen, ist eine Tochtergesellschaft des Sportwagenherstellers Dr. Ing. h.c. F. Porsche AG, Stuttgart. Sie wurde 1994 gegründet, begann damals als vierköpfiges Team und beschäftigt heute mehr als 380 Mitarbeiter. Das international agierende Unternehmen hat vier Auslandbüros in Mailand, São Paulo, Atlanta und Schanghai. Porsche Consulting zählt zu den führenden Beratungsgesellschaften in Deutschland. Die Experten für operative Exzellenz beraten weltweit Konzerne und mittelständische Unternehmen aus der Automobilindustrie, der Luft- und Raumfahrt sowie dem Maschinen- und Anlagenbau. Weitere Klienten kommen aus dem Finanzdienstleistungssektor, der Konsumgüterindustrie und dem Handel sowie aus der Baubranche.
Info
Text erstmalig erschienen in „Porsche Consulting - Das Magazin“, Ausgabe 17
Autor: Peter Weidenhammer // Fotos: Aesculap AG